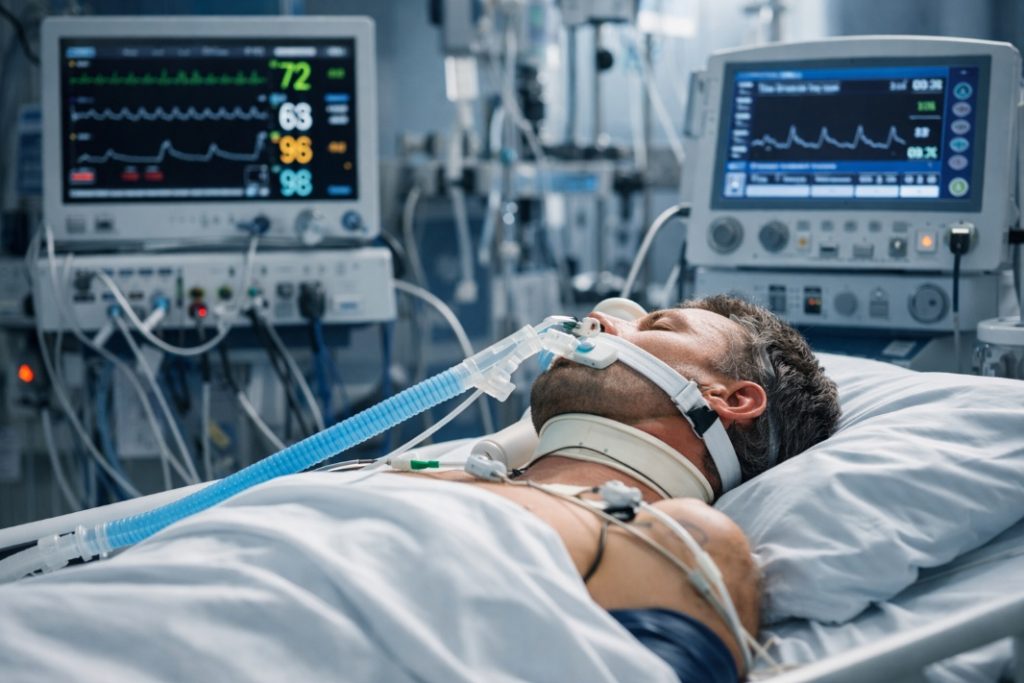
Śpiączka farmakologiczna (medically / therapeutically induced coma) to kontrolowany i odwracalny stan głębokiej sedacji, prowadzący do zniesienia lub znacznego obniżenia świadomości pacjenta, wywołany podaniem leków sedatywnych. Najczęściej stosuje się propofol lub benzodiazepiny (np. midazolam), niekiedy w skojarzeniu z opioidami; barbiturany wykorzystywane są obecnie rzadziej, w ściśle określonych wskazaniach. Stosuje się ją w ściśle określonych, ciężkich sytuacjach klinicznych — głównie przy opornej hipotonii śródczaszkowej (refractory intracranial hypertension) oraz lekoopornych napadach padaczkowych — wyłącznie na oddziale intensywnej terapii z zaawansowanym monitorowaniem. Procedura ta obniża metabolizm mózgu, umożliwiając kontrolę ciśnienia śródczaszkowego lub hamowanie napadów, ale wiąże się z istotnym ryzykiem i wymaga multidyscyplinarnej opieki specjalistów.
Co to jest śpiączka farmakologiczna?
Śpiączka farmakologiczna to stan głębokiego, ale odwracalnego „uśpienia” organizmu, wywołany celowo przez leki, prowadzony pod stałym nadzorem zespołu medycznego w warunkach oddziału intensywnej terapii (OIT). Celem takiego leczenia jest przede wszystkim ochrona mózgu — zmniejszenie jego zapotrzebowania na tlen i energię, obniżenie podwyższonego ciśnienia wewnątrz czaszki oraz przerwanie groźnych, utrzymujących się napadów padaczkowych. Nie jest to zwykłe znieczulenie ani sen naturalny. Pacjent przez cały czas jest ściśle monitorowany, a wszystkie funkcje życiowe są kontrolowane i wspomagane przez specjalistyczny sprzęt. Gdy stan chorego się stabilizuje, lekarze stopniowo zmniejszają dawki leków i wybudzają pacjenta.
Zobacz także: Rehabilitacja poudarowa krok po kroku – od czego zacząć rehabilitację po udarze mózgu?
Wskazania — kiedy rozważa się wprowadzenie śpiączki farmakologicznej?
Śpiączka farmakologiczna nie jest leczeniem pierwszego wyboru. Lekarze sięgają po nią wtedy, gdy inne metody nie przynoszą wystarczającego efektu, a stan pacjenta nadal zagraża pracy mózgu.
Najczęstsze sytuacje, w których może być rozważana, to:
- Utrzymujące się wysokie ciśnienie w mózgu, którego nie udaje się obniżyć standardowym leczeniem — na przykład po ciężkim urazie głowy lub krwotoku do mózgu. Zbyt wysokie ciśnienie może prowadzić do dalszego uszkodzenia tkanki mózgowej.
- Ciężkie, nieustępujące napady padaczkowe, które nie reagują na typowe leki. W takich przypadkach czasowe „wyciszenie” pracy mózgu może przerwać napady i dać mu szansę na regenerację.
- Wybrane, bardzo poważne sytuacje neurochirurgiczne, takie jak skomplikowane operacje naczyń mózgowych lub masywne krwotoki, kiedy konieczne jest maksymalne zabezpieczenie mózgu przed niedotlenieniem.
Zgodnie z międzynarodowymi zaleceniami, śpiączka farmakologiczna jest traktowana jako leczenie ostateczne (rezerwowe) — stosowane wtedy, gdy inne dostępne metody nie są skuteczne lub niewystarczające.
Jak wygląda procedura — leki, monitorowanie i cele terapii
Jakie leki są stosowane?
Do wprowadzenia i utrzymania śpiączki farmakologicznej używa się silnych leków działających bezpośrednio na mózg. Najczęściej są to:
- leki barbituranowe, które bardzo mocno „wyciszają” pracę mózgu i są stosowane w najcięższych przypadkach,
- leki anestetyczne i uspokajające, takie jak propofol lub midazolam, które pozwalają lekarzom precyzyjnie regulować głębokość uśpienia.
Dobór leku oraz jego dawka są zawsze indywidualne i zależą od stanu pacjenta oraz celu leczenia. W niektórych sytuacjach długotrwałe podawanie leków wymaga szczególnej ostrożności i bardzo ścisłego nadzoru.
Jak pacjent jest monitorowany?
Pacjent pozostający w śpiączce farmakologicznej przebywa na oddziale intensywnej terapii i jest nieprzerwanie monitorowany. Lekarze obserwują:
- czynność mózgu za pomocą specjalnego zapisu (EEG), który pokazuje, jak silnie mózg jest „wyciszony” i czy nie dochodzi do napadów,
- ciśnienie krwi, pracę serca i oddychanie,
- poziom tlenu i innych gazów we krwi,
- ilość podawanych i wydalanych płynów.
W tak głębokim stanie uśpienia pacjent zazwyczaj wymaga intubacji i oddychania przy pomocy respiratora, który przejmuje kontrolę nad oddechem.
Jaki jest cel takiego leczenia?
Głównym celem śpiączki farmakologicznej jest ochrona mózgu przed dalszym uszkodzeniem. Osiąga się to poprzez:
- obniżenie zbyt wysokiego ciśnienia wewnątrz czaszki, które mogłoby uszkadzać tkankę mózgową,
- zapewnienie mózgowi odpowiedniego dopływu krwi i tlenu,
- przerwanie groźnych, długotrwałych napadów padaczkowych, gdy inne leki okazują się nieskuteczne.
Gdy stan pacjenta zaczyna się stabilizować, lekarze stopniowo zmniejszają dawki leków i oceniają możliwość bezpiecznego wybudzenia.
Zobacz także: Diagnoza neurologiczna – jak wygląda proces i jak przygotować pacjenta oraz jego opiekunów do dalszej rehabilitacji?
Ryzyka i powikłania — czego obawia się zespół prowadzący?
Śpiączka farmakologiczna to terapia o istotnym profilu ryzyka — wymaga równoczesnego leczenia powikłań:
- Hipotonia i zaburzenia perfuzji mózgowej — barbiturany i inne anestetyki obniżają ciśnienie tętnicze; często konieczne są wazopresory.
- Zaburzenia oddechowe — całkowita utrata napędu oddechowego → mechaniczna wentylacja.
- Zwiększone ryzyko zakażeń, odleżyn, zaburzeń metabolicznych, zaburzeń perystaltyki i krzepnięcia — konsekwencje długotrwałej hospitalizacji i leczenia intensywnego.
- Powikłania specyficzne dla leków: np. uszkodzenie tkanek przy pozaciśnieniowym podaniu pentobarbitalu, czy ryzyko syndromu propofolowego przy wysokich dawkach propofolu.
- Długoterminowe skutki neurologiczne — zależne od pierwotnej choroby, czasu trwania śpiączki i powikłań; neuroprognostyka jest trudna i wymaga wielomodalnej oceny.
Wybudzanie — kiedy i jak budzi się pacjenta?
Wybudzanie to proces stopniowego zmniejszania dawki leku i obserwacji reakcji neurologicznej oraz EEG. Decyzja zależy od: poprawy przyczyny pierwotnej (np. kontrola ICP lub ustąpienie napadów), stabilności hemodynamicznej oraz braku aktywności napadowej w EEG. Wybudzanie może ujawnić stopień uszkodzenia mózgu, dlatego prowadzi się je w sposób zaplanowany, z gotowością do ponownego wprowadzenia leczenia, jeśli to konieczne.
Zobacz także: Komunikacja alternatywna w opiece zdrowotnej – rola i znaczenie systemów AAC
Etyka i komunikacja z rodziną
Śpiączka farmakologiczna to terapia intensywna z niepewnym rokowaniem. Zespół medyczny powinien:
- Omówić cele, możliwe korzyści i ryzyka.
- Wyjaśnić alternatywy i konsekwencje braku interwencji.
- Zapewnić regularne, ustrukturyzowane rozmowy i aktualizacje stanu pacjenta.
Etyczne decyzje dotyczące czasu trwania terapii, kolejnych kroków terapeutycznych i wytycznych odnośnie leczenia wspomagającego (np. odżywianie, antybiotykoterapia) są kluczowe.
FAQ – śpiączka farmakologiczna
Co to jest śpiączka farmakologiczna?
To kontrolowany, odwracalny stan głębokiej sedacji wywołany lekami. Stosuje się go w oddziale intensywnej terapii, aby chronić mózg i ustabilizować stan pacjenta.
Czy śpiączka farmakologiczna to to samo co zwykła sedacja?
Nie. To głębszy, celowy i krótkoterminowy stan zahamowania świadomości wymagający pełnego monitorowania w oddziale intensywnej terapii (OIT).
Jakie leki stosuje się do wprowadzenia śpiączki farmakologicznej?
Najczęściej stosuje się silne leki sedatywne, takie jak propofol lub midazolam, czasem w połączeniu z innymi lekami.
Kiedy wprowadza się pacjenta w śpiączkę farmakologiczną?
Najczęściej w bardzo ciężkich sytuacjach, np. przy wysokim ciśnieniu śródczaszkowym po urazie mózgu lub przy napadach padaczkowych, które nie reagują na leczenie.
Jak długo trwa śpiączka farmakologiczna?
Czas zależy od przyczyny — od kilkunastu godzin/dni do tygodni w wyjątkowych sytuacjach; decyzje o przedłużeniu podejmowane są indywidualnie.
Czy każdy pacjent wybudzi się bez uszczerbku?
Nie. Rokowanie zależy od pierwotnej choroby i powikłań; celem jest ratowanie życia i minimalizacja dalszego uszkodzenia mózgu.
Czy pacjent w śpiączce farmakologicznej jest monitorowany?
Tak. Pacjent przebywa na oddziale intensywnej terapii i jest stale monitorowany – kontroluje się m.in. pracę mózgu (EEG), oddychanie, krążenie i poziom tlenu we krwi.
Bibliografia / źródła
- Brain Trauma Foundation / Pentobarbital treatment guidelines / protokoły ośrodków referencyjnych
- Barbiturates for acute traumatic brain injury — PubMed Central
- Continuous noninvasive monitoring of barbiturate coma in critically ill patients — PMC
- Pentobarbital — StatPearls / NCBI Bookshelf
- Przeglądy kliniczne: Pentobarbital vs thiopental — badania porównawcze i wyniki w kontroli ICP
- Artykuły popularnonaukowe i przeglądy (Poland): Medonet, PoradnikZdrowie